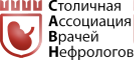Телепатронаж
Персональная телемедицина является одним из разделов телемедицины и предполагает дистанционное оказание медицинской помощи конкретному пациенту с использованием информационных и телекоммуникационных технологий . При этом медицинский работник (врач, медицинская сестра) через телекоммуникационные каналы контактирует с пациентом или его родственникам, которые осуществляют уход за больным. По мнению некоторых авторов в персональной телемедицине можно выделить четыре основных подраздела: телемониторинг, телепатронаж, домашний стационар, телереабилитацию Однако в нормативных документах все эти направления относятся к “дистанционному наблюдению за состоянием здоровья пациента» и четко не разграничиваются.В соответствии со статьей 36.2 ФЗ No242 от 29.07.2017 г. дистанционное наблюдение за состоянием здоровья пациента назначается лечащим врачом после очного приема. Дистанционное наблюдение осуществляется на основании данных о пациенте, зарегистрированных с применением медицинских изделий , которые предназначены для мониторинга состояния организма человека, и/или на основании данных, внесенных в единую государственную информационную систему в сфере здравоохранения. Таким образом, дистанционное взаимодействие врача с пациентом возможно только после первичного обследования.
Медицинский телепатронаж происходит от фр. patronage — “покровительство», “поддержка». В юридической практике России это особый вид опеки и попечительства. Понятие медицинского патронажа получило распространение в Европе еще в начале 20 века и касалось формы ока- зания медицинской помощи матерям и детям . Этот термин широко применяется при оказании медицинской помощи на дому маломобильным, лежачим пациентам (инвалиды, лица старческого возраста) и нуждающимся в паллиативной помощи . Ошибочно было бы считать, что медицинский патронаж ограничивается данной категорией граждан. На самом деле это более широкое понятие. В соответствии с национальными стандартами РФ по социальному обслуживанию населению (ГОСТ Р 52495-2005) социальный медицинский патронаж — это социально-медицинская услуга, заключающаяся в систематическом наблюдении за пациентами для выявления отклонений в состоянии их здоровья и оказания, при необходимости, социально-медицинской помощи.В порядках оказания первичной медико-санитарной и паллиативной меди- цинской помощи нет определения медицинского патронажа, но, тем не менее, этот термин упоминается несколько раз и в контексте приказов подразумевает работу лечебно-профилактических учреждений, основными целями которой являются не только лечебные мероприятия, но и проведение оздоровительных и профилактических мероприятий на дому, внедрение правил личной гигиены и улучшение санитарно-гигиенических условий в быту. Патронаж осуществляют врачи, участковые (патронажные) медицинские сестры поликлиник, диспансеров и сельских врачебных участков, фельдшеры и акушерки женских консультаций, выездные бригады (отделения) патронажной паллиативной медицинской помощи.
Основными задачами патронажа являются долгосрочное динамическое на- блюдение за состоянием здоровья пациентов, проведение санитарно-просве- тительской работы среди пациентов и их родственников, включая пропаганду медицинских знаний, оказание паллиативной помощи, обучение оказанию само- и взаимопомощи при неотложных состояниях, методам ухода и самоконтроля за течением заболевания, контроль выполнения рекомендаций лечащего врача и приема лекарственных средств; формирование мотивации к оздоровлению и приверженности к соблюдению рекомендаций врача, а также повышению ответственности пациента за собственное здоровье, приглашение населения на диспансерные осмотры, консультации и др. Медицинский телепатронаж — это интерактивное и постоянное (долгосрочное) дистанционное взаимодействие медицинского работника (врача, медицинской сестры) с пациентом и его родными.
Взаимодействие “врач-пациент» может быть синхронным (в режиме реального времени) и асинхронным (отложенным; по утвержденному графику), либо инициируется одной из сторон.
Телепатронажем могут быть охвачены беременные, недавно родившие женщины, пациенты с хроническими заболеваниями, пациенты с ограниченной мобильностью и т.п.
Телепатронаж может ограничиваться только взаимодействием врач-пациент и не использовать дистанционные мобильные средства диагностики, хотя и не исключает их применения.
Нужно отличать медицинский телепатронаж от интернет-консультирования пациента, которое в настоящее время стало активно внедряться в зарубежной практике. Дистанционное установление диагноза у пациента без очного осмотра врачом выходит за рамки действующего законодательства РФ .
Имеются разграничения медицинского телепатронажа и телереабилитации, хотя используемые методы могут быть одинаковыми: лекарственная терапия, коррекция образа жизни, лечебная физкультура, информационная поддержка. Но в случае реабилитации речь идет об уменьшении последствий и восстановлении утраченных функций после перенесенных серьезных заболеваний, травм или их осложнений.
За рубежом термин “телепатронаж» относится преимущественно к мероприятиям, выполняемым средним медицинским персоналом с использованием телемедицинских технологий . В данном случае более подходящим является термин “дистанционный мониторинг (наблюдение) за больными» или “дистанционные коммуникации врач-пациент».
Телемониторинг подразумевает дистанционное наблюдение за параметрами здоровья с помощью различных медицинских приборов (тонометров, пуль- соксиметров, глюкометров и др.) и передачу этих данных через телекоммуни- кационные каналы врачу. Врач на основе полученных данных корректирует лечение, дает рекомендации по изменению образа жизни, назначает консультации, в том числе через видеосвязь.
Этапы становления телепатронажа
Становление телемедицинского наблюдения (телепатронажа), как и телеме- дицинских технологий в целом, происходило по двум направлениям. Первое — это совершенствование телетехнологий передачи информации: от телефонных звонков и SMS-сообщений до создания цифровых платформ с элементами искусственного интеллекта и возможностью обучения пациента. Второе, но не менее важное направление было связано с разработкой нормативных правовых документов, которые позволили внедрить в клиническую практику телемедицинские технологии.
В США телемедицина начала активно развиваться с 2008 г., когда законодательство разных штатов разрешило использовать телемедицинские технологии в практическом здравоохранении. Сегодня данный вид услуг стал общепринятым и пропагандируется как решение для увеличения доступности медицинских услуг для почти 60 миллионов американцев, живущих в сельских районах и недостаточно обеспеченных медицинской помощью. В Великобритании в телемедицинском проекте приняли участие 6191 пациент (из них 3030 с хроническими заболеваниями) и 238 врачей общей практики. В этом исследовании были отмечены сокращение количества ургентных и плановых госпитализаций на 14%, длительности пребывания в стационаре на 14%, потребности в неотложной и экстренной медицинской помощи на 15%, смертности на 45% и затрат на 8%, а также положительное мнение врачей и пациентов .
В Европейском Союзе (ЕС) проект по дистанционному наблюдению за пациентами с хроническими неинфекционными заболеваниями начат в 2010 г., а крупномасштабное его внедрение — с 2013 по 2015 гг.: 14 регионов в 10 странах, около 12000 пациентов с хроническими неинфекционными заболеваниями, включая сахарный диабет, сердечную недостаточность и артериальную гипертонию. В проект включены телеконсультации, в том числе консультирование посредством текстовых сообщений (SMS), мониторинг показателей здоровья .
В России необходимость внедрения цифровых инструментов в сфере здра- воохранения впервые была указана в Стратегии развития информационного общества в РФ на 2017–2030 гг., Программе “Цифровая экономика Российской Федерации», приоритетном проекте “Совершенствование процессов организации медицинской помощи на основе внедрения информационных технологий», Указе Президента РФ No490 от 10 октября 2019 “О развитии искусственно го интеллекта в РФ и Указе N 309 от 7 мая 2024 г. N 309 “О НАЦИОНАЛЬНЫХ ЦЕЛЯХ РАЗВИТИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ НА ПЕРИОД ДО 2030 ГОДА И НА ПЕРСПЕКТИВУ ДО 2036 ГОДА”
Телемедицина в России по направлению взаимодействия “врач-пациент» только начинает развиваться , а российских научных исследований на данную тему мало.
Телепатронаж больных с хроническими неинфекционными заболеваниями
Более чем в 100 странах ведутся научно-исследовательские работы в области телемедицинских технологий, а более 50% публикаций приходятся на США, Канаду и Великобританию. Наибольшее число работ посвящено дистанционному наблюдению за пациентами с ХСН , артериальной гипертонией (АГ) ,сахарным диабетом , пациентами с ХБП на ЗПТ , пациентами пожилого и старческого возраста. При мета-анализе исследований, в которых изучались результаты дистанционного наблюдения за больными ХСН, не было выявлено достоверного снижения количества повторных госпитализаций и смертности, поэтому мнения экспертов по поводу реальной пользы использования телемедицинских технологий для патронажа пациентов с ХСН существенно расходятся . Тем не менее, применение телемедицинских технологий позволило улучшить качество жизни пациентов и добиться более выраженного уменьшения клинических симптомов, а в единичных исследованиях наблюдалось снижение смертности больных . По мнению исследователей, такие результаты связаны со многими причинами, включая небольшие выборки, неоднородность групп пациентов, короткую длительность наблюдения, отсутствие должного алгоритма действий медицинского персонала в неотложных ситуациях и образовательных программ для пациентов, их низкую мотивацию и др. В Российской Федерации имеется достаточное количество работ, посвященных внедрению дистанционного наблюдения за пациентами с различными заболеваниями, включая АГ , нарушения ритма сердца, ХСН , кардиореабилитацию хроническую обструктивную болезнь легких , а также за пожилыми пациентами, однако рандомизированные клинические исследования не проводились.
В литературе, в том числе зарубежной, совсем мало сведений об использовании телепатронажа (дистанционного наблюдения) у пациентов с хроническими ревматическими заболеваниями. Опубликованы только единичные работы, которые позволяют судить о перспективах использования телемедицины в ревматологии. Интересное исследование проведено немецкими авторами в группе пациентов с ревматоидным и псориатическим артритом и анкилозирующим спондилитом. Целью исследования было изучение частоты применения мобильных приложений и уровня грамотности в области электронного здравоохранения, определение предпочтений и препятствий в области дистанционных коммуникаций и получения информации. 176 (91,2%) из 193 пациентов, заполнивших анкету, регулярно использовали смартфон, 89 (46,1%) — социальные сети. Большинство пациентов (68,4%) считали, что использование медицинских приложений может быть полезным для их здоровья, а 146 (75,6%) согласились выполнять рекомендации национального ревматологического общества по самоконтролю лечения с помощью мобильных приложений. По мнению пациентов, предпочтительная продолжительность ввода данных должна составлять не более 15 минут, а предпочтительная частота – еженедельно (не ежедневно). 129 (66,8%) из 193 пациентов регулярно использовали приложения для ввода данных. Авторы сделали вывод о том, что пациенты с ревматическими заболеваниями в целом готовы к использованию мобильных технологий для самоконтроля, но ограничением является низкий уровень компетентности и недостаток практики использования мобильных приложений, а также ограничение подвижности в суставах кисти. Чтобы полностью реализовать потенциал мобильного здравоохранения в ревматологии, необходимы персонализированные решения и четкие рекомендации по их .
В 2019 г. сотрудники кафедры общей врачебной практики (семейной медицины) факультета усовершенствования врачей МОНИКИ им. М.Ф. Владимирского приступили к реализации пилотного проекта по разработке и внедрению цифровой платформы самоконтроля качества жизни пациентов с хроническими ревматическими заболевания, в том числе ревматоидным и псориатическим артритом, системной красной волчанкой, системной склеродермией, ан- килозирующим спондилитом и др. В качестве опытной телемедицинской тех- нологии использован медицинский телепатронаж, устанавливающий через разработанную кафедрой цифровую платформу коммуникативную связь: пациент-бот-врач. Ключевым элементом патронажа является бот, прямое взаимодействие врача и больного вне стационара не предусмотрено. Во время госпитализации пациентам предлагается самостоятельно внести в программу лекарственные назначения, план дальнейшего обследования, график консультаций, рекомендации по образу жизни и физической активности в соответствии с выписным эпикризом. В интерфейсах пациента и врача, взаимодействующих через бот, отражаются все выполненные или невыполненные назначения (отметки делает сам пациент). При отсутствии отметки о выполнении в течение определенного промежутка времени бот автоматически связывается с пациентом, чтобы выяснить причину, а информация направляется врачу. По определенному алгоритму врач оценивает опасность (экстренность) ситуации, в результате чего пациент по установленной процедуре может быть направлен к врачу по месту жительства или госпитализироваться в стационар. Программа позволяет самостоятельно контролировать качество жизни, в частности вводить информацию о самочувствии и оценке симптомов заболевания. При необходимости имеется возможность прикрепить результаты обследований, провести опрос пациента, анкетирование и др. Кроме того, пациенты могут через бот инициировать связь с врачом стационара, целесообразность которой определяется в рамках установленных в МОНИКИ им. М.Ф. Владимирского процедур. Цифровая платформа содержит и другие элементы искусственного интеллекта для сортировки вопросов, частичной автоматизации уточняющих вопросов и ответов.
Всего в программу на конец января 2021 г. включен 71 пациент, в том числе 33 мужчины и 38 женщин в возрасте в среднем 44,9 лет (70 больных были в возрасте ≤60 лет). Длительность наблюдения составила 80 дней, среднее число лекарственных назначений в сутки – 7,6 (от 2 до 26). 65 (90,3%) пациентов стали активно работать в программе, т.е. ежедневно делают отметки в электронных дневниках о назначениях и оценивают свое состояние. Среди 6 пациентов, которые не работают в программе более 7 дней, только двое отказались заполнять электронные дневники. Количество запросов пациентов на связь с врачом стационара составило 168. Со временем отмечена тенденция к уменьшению их количества: в ноябре – 76, в декабре – 72, за первые 20 дней января – всего 20. С помощью дальнейшего использования в программе элементов искусственного интеллекта и наращивания компетенций бота предполагается провести алгоритмизацию ответов на запросы. Учитывая небольшую длительность наблюдения, пока невозможно в полной мере оценить клиническую эффективность использования телемедицинской технологии.
Главными целями телепатронажа являются не только наблюдение и лечение, но и проведение оздоровительных и профилактических мероприятий на основе интерактивного дистанционного взаимодействия медицинского работника с пациентом. Самоконтроль течения заболевания, лекарственных назначений, активная мотивация и обучение пациента на цифровой платформе с возможным использованием искусственного интеллекта, учетом индивидуальных особенностей больных, создание координационного центра являются элементами современной формы организации телепатронажа, опыт дистанционного ведения пациентов с ревматическими болезнями показал их высокую мотивированность к самоконтролю и интерактивному взаимодействию с врачом.
Телепатронаж пациентов получающих лечение амбулаторным перитонеальным диализом с использованием платформы дистанционного мониторинга и реабилитации пациентов «Теленефроцентр»
В.А. Бердинский1, О.Н. Котенко1, И.Г. Каргальская1, Е.С. Иванова1
В.Е. Виноградов1 Н.Ф. Фролова1
1 Московский городской научно-практический центр нефрологии и патологии трансплантированной почки «ГБУЗ ГКБ № 52» ДЗМ, Москва, Россия
Резюме
Целью настоящего исследования стал анализ результатов использования дистанционного телепатронажа пациентов получающих лечение амбулаторным перитонеальным диализом (ПД) в профилактике развития диализного перитонита.
Материал и методы. Ретроспективное исследование по результатам дистанционного мониторинга и ответов на опросники 40 пациентов получающих ПД, наблюдавшихся на базе отделения перитонеального диализа Научно-практического центра нефрологии и патологии трансплантированной почки ГКБ №52 с использованием платформы дистанционного мониторинга и реабилитации пациентов «Теленефроцентр».
Результаты. Пациенты различались по способу наблюдения (1 группа) пациенты получающие лечение ПД и наблюдающиеся в диализном центре в обычном режиме (100 человек). Период наблюдения составил 16 месяцев. Пациенты 2 группы наблюдались в центре с использованием платформы дистанционного мониторинга «Теленефроцентр» (40 человек) с использованием опросников оценки качества жизни и специально разработанной анкеты «перитонеальный диализ». В ходе исследования была обнаружена связь в использовании дистанционного телепатронажа пациентов с уменьшением развития у пациентов инфекционных осложнений (диализный перитонит, инфекция места выхода катетера для ПД).
Заключение. Дистанционный мониторинг с использованием платформы «Теленефроцентр» позволяет выявить у пациентов получающих ПД серьезные симптомы, возникающие на фоне лечения, которые могут привести к развитию инфекционных и механических осложнений ПД. Использование двусторонней связи с пациентами позволяет раньше выявлять и предотвращать развитие различных осложнений ПД, а также значительно повысить эффективность метода и приверженность лечению.
Ключевые слова: перитонеальный диализ, телемедицина, дистанционный мониторинг.
Сведения об авторах:
Бердинский Виталий Андреевич: заведующий нефрологическим отделением №4 ГБУЗ «ГКБ № 52» ДЗМ; 123182, г. Москва, ул. Пехотная, д.3.; e-mail: vitaly.berdinsky@yandex.ru, https://orcid.org/0000-0001-5966-0415.
Иванова Екатерина Сергеевна: к.м.н., врач-нефролог нефрологического отделения №1 ГБУЗ «ГКБ № 52» ДЗМ; 123182, г. Москва, ул. Пехотная, д.3.; e-mail: katerineiv@mail.ru; ORCID: https://orcid.org/0000-0001-7407-5695.
Котенко Олег Николаевич: к.м.н., главный внештатный специалист нефролог ДЗМ, руководитель Научно-практического центра нефрологии и патологии трансплантированной почки ГБУЗ «ГКБ № 52» ДЗМ; 123182, г. Москва, ул. Пехотная, д.3.; e-mail: olkotenko@yandex.ru; ORCID: https://orcid.org/0000-0001-8264-7374.
Каргальская Ирина Геннадьевна: руководитель комитета «Пациентоориентированная телемедицина» при Всероссийском союзе пациентов, г. Москва, ул. Пехотная, д.3., e-mail: Kargalska@yandex.ru; ORCID https://orcid.org/0009-0006-6261-0607
Виноградов Владимир Евгеньевич: заведующий консультативно-диагностическим нефрологическим отделением ГБУЗ «ГКБ № 52» ДЗМ; 123182, г. Москва, ул. Пехотная, д.3.; e-mail: vino-gradoff@yandex.ru, ORCID: https://orcid.org/0000-0002-2499-4770.
Фролова Надия Фяатовна: к.м.н., заместитель главного врача по нефрологической помощи ГБУЗ «ГКБ № 52» ДЗМ; 123182, г. Москва, ул. Пехотная, д.3.; e-mail: nadiya.frolova@yandex.ru; ORCID: http://orcid.org/0000-0002-6086-5220.
Лечение постоянным амбулаторным перитонеальным диализом, требует от пациентов высокой приверженности лечению, развития самостоятельности и ответственности, длительного сохранения полученных навыков проведения процедур и правил личной гигиены, с целью повышения эффективности проведения диализа в домашних условиях.
Достижения в области телемедицины могут предоставить пациентам доступную информацию для развития навыков и знаний, необходимых им для проведения лечения, а также создают условия для создания постоянного эффективного мониторинга медицинскими работниками.
Пациенты амбулаторного перитонеального диализа, получают лечение в домашних условиях, что значительно повышает качество жизни, одновременно с этим также как и другие пациенты с почечной недостаточностью они нуждаются в регулярном наблюдении. Необходимость наблюдения обусловлена имеющимися рисками развития у пациентов инфекционных и механических осложнений ПД. Некоторые симптомы, возникающие у пациентов ПД во время лечения, требуют незамедлительных действий со стороны лечащего врача с целью профилактики развития осложнений.
Телемедицина — это использование коммуникационных технологий, которые могут включать в себя широкий спектр визуальных платформ, позволяющих оказывать медицинскую помощь на расстоянии. Целью телемедицины является предоставление высококачественной и доступной медицинской помощи тем пациентам, которые из-за большого расстояния или по другим причинам не имеют возможности посещать медицинский центр. Технологии телемедицины обеспечивают двустороннюю связь между пациентом и медицинским персоналом на больших расстояниях с высокой точностью, а также позволяют передавать данные, такие как медицинские записи, изображения, аудио и видеоматериалы.
Наблюдение и лечение пациентов с использованием телемедицинских технологий повышает приверженность к лечению, а также значимо снижает риск развития инфекционных осложнений перитонеального диализа, приводит к повышению эффективности ПД.
Материалы и методы
Исследование проводилось на базе научно-практического центра нефрологии и патологии трансплантированной почки ГКБ №52 с использованием платформы дистанционного мониторинга и реабилитации пациентов «Теленефроцентр»
В исследование было включено 140 пациентов получающих лечение амбулаторным перитонеальным диализом. Критериями включения были: возраст старше 18 лет. Критерии исключения: отказ пациента, отсутствие доступа к компьютеру или неспособность его использования. Период наблюдения был начат в января 2022 года и закончен в апреле 2023 года. Период наблюдение пациентов составил 16 месяцев. Количество диализных перитонитов составило 48 эпизодов: 35 с января 2022 по январь 2023 года и 13 с января по май 2023 года. Рецидивы диализных перитонитов не учитывались. Среди пациентов было 56% мужчин (78 пациентов) и 44% женщин (62 пациентов). Средний возраст пациентов был 42,2 ± 7 лет. Средний срок лечения перитонеальным диализом – 24 месяца. Количество пациентов получающих автоматизированный перитонеальный диализ составило 49 человек; 91 пациентов находились на постоянном амбулаторном перитонеальном диализе.
Диализный перитонит диагностировался согласно рекомендациям Международного общества перитонеального диализа (ISPD) 2022 года по наличию трех критериев: боли в животе и помутнение диализата, цитоз диализата с наличием более 100 лейкоцитов и 50% нейтрофилов, а также выявление микробной культуры при посеве диализата.
Телепатронаж пациентов осуществлялся с использованием платформы дистанционного мониторинга «Теленефроцентр». Включение пациентов осуществлялось после подписания пациентом информированного согласия на обработку персональных данных и наблюдение с использованием телемедицинских технологий. Далее лечащие врачи подключали пациентов к системе, назначая ему набор анкет, одновременно определяя кратность наблюдения т.е. направления опросников пациенту. Всем пациентам получающим лечение ПД назначался специальный опросник «Перитонеальный диализ», отвечая на вопросы которого пациент самостоятельно проводил контроль появления отеков, давал оценку работы сердечно-сосудистой системы. Что немало важно, пациент сообщал о нарушениях со стороны желудочно-кишечного тракта: появлении диспептических явлений (тошнота, рвота, вздутие живота, отрыжка), а также нарушении стула (запор и диарея), ведь эти состояния являются предикторами развития диализного перитонита. Пациент ежедневно оценивал полученный диализат: его прозрачность, наличие фибриновых сгустков, а также проводил оценку места выхода катетера для перитонеального диализа из брюшной полости. Оценка раствора проводилась по шкале от 0 до 1 балла, где 0 баллов — раствор прозрачный, 1 балл — мутный; место выхода катетера оценивалось по шкале от 0 до 4 баллов, с зависимости от наличия и степени изменений на коже вокруг катетера.
Опросник «Перитонеальный диализ» пациентам отправлялись через электронную почту с частотой 1 раз в 3 дня. Также в системе пациентам помимо опросника назначался ежедневный мониторинг артериального давления, пульса, температуры, веса и количества выпитой жидкости и диуреза.
Еще одним необходимым условием для проведения эффективного телепатронажа была отправка пациентами снимков растворов, полученных после дренирования брюшной полости, а также места выхода катетера для перитонеального диализа для последующей оценки полученных данных лечащим врачом.
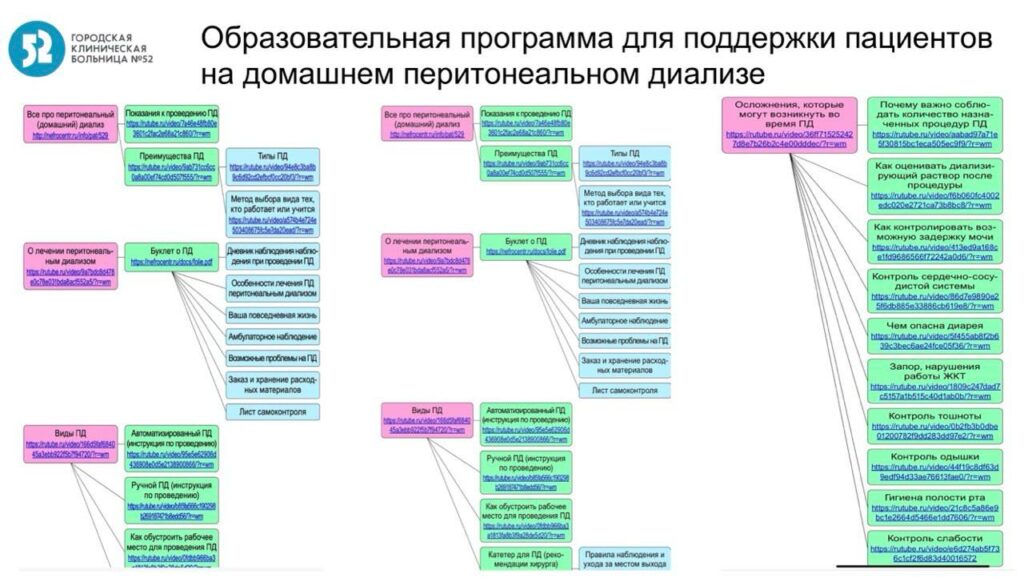
Ответы пациентов на опросники, а также результаты выполненных измерений сохранялись на закрытом сервере и далее направлялись лечащему врачу в виде «тепловой карты», которая демонстрировала динамику симптомов пациента (Рисунок 1). Фотографии диализата и места выхода катетера для ПД также передавались лечащему врачу вместе с результатами опросников. Суммарно от пациентов было получено 436 снимков диализных растворов и места выхода катетера.
Врач диализного центра ежедневно получал отчет по всем пациентам, находящимся под телепатронажем. Далее врач оценивал полученные результаты по каждому пациенту и при необходимости принимал соответствующие меры. Если возникала необходимость пациент мог быть госпитализирован в стационар или проводилась дистанционная коррекция назначенной терапии для этого использовались механизмы обратной связи, при этом врач мог написать пациенту рекомендации по изменению режима диализа, лекарственной терапии, а также рекомендовать очную консультацию.

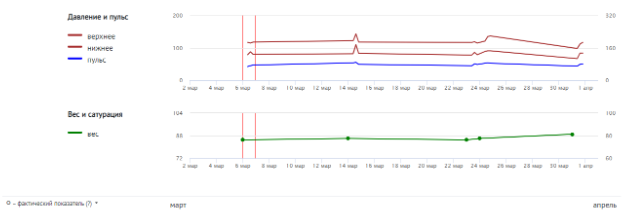
Рисунок 1. Результаты опросников и измерений пациента:
а) «тепловая карта» пациента,
б) результаты измерений артериального давления, пульса и веса.

Диализат, полученный при дренировании брюшной полости (прозрачный)
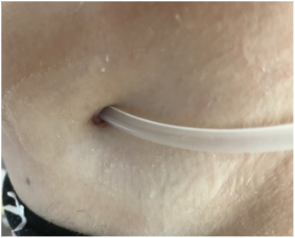
Снимок места выхода катетера для перитонеального диализа (нет признаков воспаления)

Мутный диализат полученный при дренировании из брюшной полости
Пациенты находящиеся под телепатронажем с использованием платформы Теленефроцентр, регулярно получали обучающие видеоролики, посвященные технике проведения процедур перитонеального диализа и правильной гигиены рук. Таким образом, удалось значительно снизить потерю приобретенных навыков проведения процедуры ПД, что является одним из ключевых факторов развития диализного перитонита.
Результаты
Все пациенты были разделены на 2 группы в зависимости от вида наблюдения.
| Пол (м/ж, %) | Возраст, лет | ПАПД/АПД | Продолжительность лечения (мес). |
1 группа | 57/43 | 57,2 ± 8,2 | 62/38 | 24,2 |
2 группа | 21/19 | 47,2 ± 9,8 | 29/11 | 19,0 |
Таблица 1. Характеристика пациентов выделенных групп.
В первой группе 62 пациента получали лечение постоянным амбулаторным перитонеальным диализом (ПАПД) в режиме 4-х или 5-ти разового обмена диализного раствора; 38 пациентов получали лечение автоматизированным перитонеальным диализом (АПД). Во второй группе 29 пациентов получали лечение ПАПД и 11 находились на АПД. В лечении использовались стандартные растворы для ПД с концентрацией глюкозы 1,36%, 2,27%, а также раствор Айкодестрина в объеме 2 и 2,5 литра. Режим и доза диализа была назначена в соответствии определенными транспортными свойствами брюшины (D/P) и KT/V.
При появлении гипокалиемии, как одной из основных причин развития диализного перитонита, в обеих группах пациентам проводилась медикаментозная коррекция с назначением препаратов калия. При развитии диализного перитонита, пациенты первой и второй группы госпитализировались в стационар для проведения антибактериальной терапии. Ежемесячно пациенты первой и второй групп являлись на плановый визит в диализный центр.
При проведении анализа групп в зависимости от вида наблюдения было обнаружено, что у пациентов находящихся под наблюдением в диализном центре в обычном режиме была выше частота развития инфекционных осложнений ПД (диализный перитонит, инфекция места выхода катетера для перитонеального диализа) в сравнении с пациентами находящимися под телепатронажем с использованием платформы «Теленефроцентр».
Количество диализных перитонитов в обеих группах составило 48 эпизодов. В первой группе составило 42 и 6 случаев во второй группе.
Количество пациентов | Количество эпизодов перитонита | Процент (%) перитонитов |
100 | 42 | 42 |
40 | 6 | 15 |
Таблица 2. Соотношение эпизодов диализного перитонита в разных группах.
Количество пациентов | Количество эпизодов развития инфекции места выхода катетера | Процент (%) |
100 | 36 | 36 |
40 | 4 | 10 |
Таблица 3. Соотношение эпизодов развития инфекции места выхода катетера для перитонеального диализа в разных группах.
| 1 группа | 2 группа |
Количество случаев диализного перитонита | 42 | 6 |
Удаление катетера для перитонеального диализа | 4 | 0 |
Таблица 4. Соотношение эпизодов диализного перитонита и связанного с развитием рерактерного или рецидивирующего перитонита, удаления катетера для перитонеального диализа.
При анализе полученных данных было установлено, что в группе находящихся под телепатронажем, не только количество диализных перитонитов было ниже, но и при развитии диализного перитонита, требовалось только консервативное лечение, в отличие находящихся под обычным наблюдением где не всегда обычная противомикробная терапия приводила к успеху в лечении перитонита и требовалось удаление катетера для перитонеального диализа (в 9% случаев).
Обсуждение
Было проведено ретроспективное наблюдательное исследование пациентов, получающих лечение амбулаторным перитонеальным диализом. При проведении исследования использовались телемедицинские технологии, при помощи которых осуществлялся телепатронаж пациентов на ПД. Целью исследования было определение значимости использования телепатронажа пациентов получающих лечение амбулаторным перитонеальным диализом в снижении развития инфекционных осложнений ПД, а также повышении приверженности лечению и более длительному сохранению методики.
Заключение
Проведенное исследование демонстрирует эффективность и значимость дистанционного телепатронажа пациентов получающих лечение амбулаторным перитонеальным диализом. Благодаря использованию дистанционного мониторинга у пациентов удалось ранее выявлять, а также предотвращать развитие инфекционных осложнений. Кроме того, телепатронаж пациентов получающих лечение ПД помогает сократить количество очных приемов пациентов, что с одной стороны снизит нагрузку на медицинский персонал, а с другой стороны повысит качество жизни пациента.
Никто из авторов не имеет конфликтов интересов
Вклад авторов:
Концепция и дизайн исследования – Бердинский В.А., Иванова Е.С., Котенко О.Н., Каргальская И.Г.
Сбор и обработка материала – Бердинский В.А., Иванова Е.С., Виноградов В.Е., Фролова Н.Ф.
Статистическая обработка данных – Бердинский В.А., Иванова Е.С.
Написание текста – Бердинский В.А., Иванова Е.С.
Редактирование – Котенко О.Н.
Литература
- WHO.AhealthtelematicspolicyinsupportofWHO’sHealth-For-Allstrategyfor global health development: report of the WHO groupconsultation on health telematics, 11–16 December, Geneva, 1997.
- CraigJ,PattersonV.Introductiontothepracticeoftelemedicine.JTelemed Telecare 2005;11(1):3-9.
- ATA(2015)Telemedicine/TelehealthTerminology.Washington,D.C.:American Telemedicine Association. http://www. americantelemed.org/ docs/practice- telemedicine/glossaryofterms.pdf, дата обращения 12.01.2021.
- ФедоровВ.Ф.,СтолярВ.Л.Персональнаятелемедицина.Перспективы внедрения. Врач и информационные технологии 2020;2:36-44 [Fedorov VF, Stolyar VL. Personaltelemedicine. Prospects for implementation. Vrach i informacionnietehnologii 2020;2:36-44 (In Russ.)].
- ВладзимирскийА.В.Эффективностьтелемедицинскихконсультаций «пациент-врач»: statuspraesens. Журнал телемедицины и электронного здравоохранения 2018;3(8):64-70 [Vladzymyrskyy AV. E»ciency of direct-to- patienttelemedicine consultations: status praesens. Jurnal telemediciny i elektronnogo zdravoohraneniya 2018;3(8):64-70 (In Russ.)].
- ЗингерманБ.В.,Шкловский-КордиН.Е.,ВоробьевА.И.Отелемедицине «пациент-врач». Врач и информационные технологии 2017;1:61-79 [Zingerman BV, ShklovskyKordi NE, Vorobiev AI. Abouttelemedicine “Patient to Doctor”. Vrach i informacionnietehnologii 2017;1:61-79 (In Russ.)].
- КудряшовЮ.Ю.,АтьковО.Ю.Цифровоездравоохранение:технологии персональной телемедицины для реабилитации, профилактики и активного долголетия. Информационные технологии и вычислительные системы 2018;4:15-22 [KudryashovYuYu, AtkovOYu. Digital health care: personal telemedicine technologies for rehabilitation, prevention and active longevity. Informacionnye tekhnologii i vychislitelnye sistemy 2018;4:15-22 (In Russ.)].
- VianelloA,SavoiaF,PipitoneE,etal.“Hospitalathome”forneuromuscular diseasepatients with respiratorytract infection: a pilot study. Respir Care 2013;58(12):2061-8.
- QaddouraA,Yazdan-AshooriP,KabaliC,etal.E»cacyofhospitalathomeinpatients with heart failure: A systematic review and meta-analysis. PLoS One 2015;10(6):e0129282.
- Zimbro#RM,RitchieCS,Le#B,SheehanOC.Home-basedprimaryandpalliative care in the Medicaid Program: systematic review of the literature. J Am GeriatrSoc 2021;69(1):245-54.
- МицюкН.А.,ПокусаеваВ.Н.Ведениебеременностивдореволюционной России: от традиционных практик к медицинскому знанию. Вестник Смоленской государственной медицинской академии 2016;25(2):85-93 [Mitsyuk NA, Pokusaeva VN. Conduct of pregnancy in pre-revolutionary russia: from traditionalpractice to medical knowledge. VestnikSmolenskoy gosudarstvennoy medicinskoy akademii 2016;25(2):85-93 (In Russ.)].
- СвиридоваИ.В.Патронажмедицинскимиработниками,какмноговэтом слове. Амбулаторный прием 2017;3(1):42-3 [Sviridova IV. Patronage by medical professionals, asmuchas there is in this word. Ambulatornyj priem 2017;3(1):42- 3 (In Russ.)].
- ГришинаН.К.,АтаеваН.Б.Результатыизучениямненияпациентово качестве организации медицинской помощи в рамках проекта “патронаж на дому” в городе Москве. Современные проблемы здравоохранения и медицинской статистики 2019;S5:43-4 [Grishina NK, Ataeva NB. Results of studying the opinion of patients on the quality of the organization of medical carewithin the project “patronage at home” in the city of Moscow. Sovremennyeproblemy zdravoohraneniya i medicinskoj statistiki 2019;S5:43-4 (In Russ.)].
- BedraM,McNabneyM,StiassnyD,etal.Definingpatient-centeredcharacteristics of a telerehabilitationsystem for patients with COPD. Stud Health Technol Inform 2013;190:24-6.
- BurkowTM,VognildLK,JohnsenE,etal.Comprehensivepulmonary rehabilitation in home-based online groups: a mixedmethodpilot study in COPD. BMC Res Notes 2015;8:766.
- ReddyK,ChandrasekaranB.Telerehabilitationforchronicobstructivepulmonary diseasepatients – an underrecognizedmanagement in tertiary care. Indian J Pall Care 2018;24(4):529–33.